Anche in Italia si sta provando a trattare i malati COVID-19 col plasma dei guariti
Le sperimentazioni sono state avviate in alcuni ospedali con risultati promettenti, ma serviranno più dati per valutarne l'efficacia
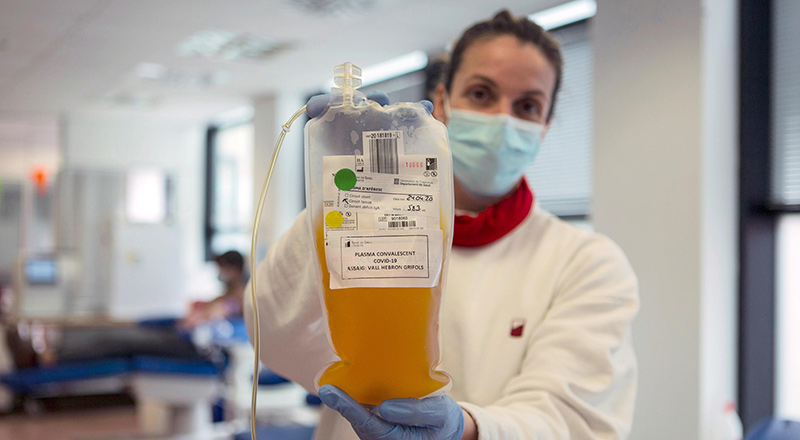
Da un mese, alcuni ospedali nel Nord Italia stanno conducendo sperimentazioni cliniche che prevedono l’utilizzo del sangue dei convalescenti da COVID-19, da iniettare nei pazienti che hanno la malattia causata dal coronavirus. Il protocollo sperimentale ha portato ai primi esiti positivi e riprende esperienze analoghe condotte all’estero negli ultimi mesi, soprattutto negli Stati Uniti e prima ancora in Cina, il paese che per primo ha dovuto affrontare l’epidemia.
La sperimentazione è coordinata dal gruppo di lavoro di Cesare Perotti, responsabile del servizio di immunoematologia e medicina trasfusionale del Policlinico Universitario San Matteo di Pavia. Nelle settimane scorse l’iniziativa ha coinvolto altri ospedali, compresi quelli di Mantova in Lombardia, di Novara in Piemonte e di Padova nel Veneto. I centri interessati hanno comunicato di avere riscontrato effetti positivi del trattamento su alcuni pazienti, e ora Perotti e il suo team sono al lavoro per completare uno studio scientifico, che confidano di pubblicare presto.
– Leggi anche: Cosa succede ai malati gravi di COVID-19
La pratica di usare il plasma – la parte liquida del sangue – per trattare malattie infettive non è una novità, e in passato è stata sperimentata in diverse occasioni. Gia un secolo fa, durante l’epidemia influenzale da H1N1 (la cosiddetta “influenza spagnola”), i medici avevano sperimentato questa soluzione con successi alterni. Più di recente, l’approccio era stato seguito per trattare pazienti affetti da malattie come l’Ebola e la SARS, una sindrome respiratoria causata da un coronavirus con alcune caratteristiche in comune con quello attuale.
Il vantaggio di utilizzare il plasma dei convalescenti è dato dalla sua immediata disponibilità, rispetto ai nuovi trattamenti farmacologici e ai vaccini che richiedono tempi di sperimentazione più lunghi prima di dimostrarsi sicuri e poter essere approvati. I precedenti clinici dicono che le trasfusioni di plasma sono sicure e non comportano particolari effetti collaterali (raramente reazioni cutanee di breve durata simili all’orticaria).
La guarigione da COVID-19 avviene quando il sistema immunitario impara a riconoscere il coronavirus, impedendogli di continuare a replicarsi nell’organismo facendo danni. Nel periodo della convalescenza, la quantità degli anticorpi prodotti rimane consistente in diversi pazienti, e questa condizione può essere sfruttata per infondere queste difese sviluppate in altri pazienti ancora malati.
– Leggi anche: Il grande test dell’OMS contro il coronavirus
I convalescenti vengono sottoposti a un test del sangue per valutare la loro carica di anticorpi e, sopra una certa soglia, vengono dichiarati idonei per la donazione. Il loro sangue viene prelevato e poi trattato per isolare il plasma dal resto, e assicurarsi di renderlo sicuro inattivando le sostanze che potrebbero rivelarsi dannose per il ricevente. In media per ogni sacca di sangue prelevata si riescono a trattare due pazienti, ma molto dipende dalla carica complessiva degli anticorpi presenti nel plasma e dalle condizioni dei malati che vengono trattati.
A fine marzo, il Centro Nazionale Sangue dell’Istituto Superiore di Sanità ha approvato il protocollo sperimentale proposto dal Policlinico di Pavia, sulla base di alcune condizioni per garantire la sicurezza dei donatori e dei riceventi. La donazione può essere effettuata solamente da individui la cui guarigione dalla COVID-19 sia stata certificata da due test di laboratorio (tramite tamponi) negativi effettuati in due giorni consecutivi. Ogni ricevente può inoltre ricevere un massimo di tre trasfusioni in 5 giorni, ricevendo ogni volta fino a 300 ml di plasma, poco meno dell’equivalente di una lattina di Coca-Cola.
Perotti ha di recente spiegato che finora al Policlinico di Pavia sono state raccolte 120 sacche da donatori idonei, che sono poi state impiegate su 52 malati tra Pavia e Mantova. I pazienti non hanno sviluppato effetti collaterali e “stanno bene”, ma per avere più dettagli sarà necessario attendere la pubblicazione dello studio condotto dal gruppo di ricerca.
L’iniziativa ha interessato da metà aprile altri centri ospedalieri a Lodi, Cremona, Novara e a Padova, nella cui azienda ospedaliera il trattamento è stato sperimentato su undici pazienti. Per alcuni di loro, hanno spiegato i medici della struttura, è stato riscontrato in breve tempo un miglioramento e alcuni sono stati dimessi dalla terapia sub-intensiva.
– Leggi anche: Si diventa immuni al coronavirus?
Considerate anche le esperienze all’estero, il plasma dei convalescenti potrebbe rivelarsi utile in questa fase della pandemia in cui non ci sono farmaci ancora completamente efficaci contro la COVID-19, né vaccini. Il procedimento richiede però un notevole impiego di risorse per trattare il plasma, senza contare il lavoro di ricerca e di identificazione dei donatori più idonei per procedere con le donazioni.
Gli individui da poco convalescenti sembrano essere più indicati, perché possiedono una carica di anticorpi più consistente, che poi tende a ridursi. A oggi non è inoltre chiaro se e per quanto tempo si resti immuni alla COVID-19.
Durante la fase più intensa dell’epidemia in Cina, diversi ospedali avevano sperimentato l’impiego del plasma dei convalescenti, ottenendo risultati poi presentati in ricerche preliminari, ancora piuttosto parziali. Uno studio su 13 pazienti aveva per esempio segnalato l’assenza del coronavirus pochi giorni dopo l’infusione, ma le condizioni dei pazienti erano comunque peggiorate, forse a causa delle trasfusioni effettuate tardivamente.
– Leggi anche: I primi risultati promettenti del remdesivir contro la COVID-19
Negli Stati Uniti nell’ultimo mese sono state avviate decine di sperimentazioni simili, talvolta con problemi nel reperimento di volontari disposti a donare il sangue nel loro periodo di convalescenza. Sono in fase di valutazione protocolli di diverso tipo, con l’obiettivo di identificare il momento più indicato per provvedere a una trasfusione: se nelle prime fasi della malattia, quando i sintomi sono meno importanti, oppure solamente nei confronti di pazienti in condizioni particolarmente gravi e che non hanno mostrato miglioramenti dopo la somministrazione di farmaci.
Superata la fase di emergenza, le trasfusioni non potrebbero essere una soluzione definitiva e affidabile contro la COVID-19. L’identificazione di medicinali più adatti per rallentare la replicazione del coronavirus, lo sviluppo di nuovi farmaci e in prospettiva di un vaccino sono considerate le soluzioni più indicate per tenere sotto controllo la pandemia, ma richiederanno ancora tempo prima di essere disponibili.



