Cosa sappiamo oggi sulla long-COVID
Medici e ricercatori vogliono capire perché molte persone continuano ad avere problemi di salute mesi dopo essere diventati negativi
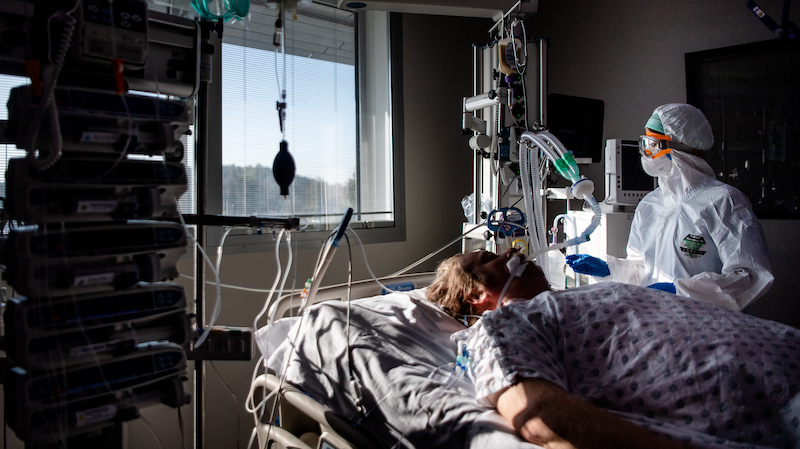
A mesi di distanza dal superamento della fase acuta dell’infezione da COVID-19, molte persone segnalano di avere ancora disturbi come dolori diffusi, spossatezza e un senso generale di debolezza. Sono i sintomi della cosiddetta “long-COVID”, una condizione che secondo le stime dell’Organizzazione Mondiale della Sanità interessa circa un quarto delle persone che hanno avuto la malattia, e che faticano a recuperare le condizioni di salute che avevano prima. Il problema era diventato evidente durante la scorsa estate ed è ancora oggi, a un anno di distanza, un tema di grande interesse per i medici e le istituzioni sanitarie alla ricerca di dati ed elementi più chiari per fornire una migliore assistenza ai pazienti.
Molti elementi sulla long-COVID non sono infatti completamente noti. Non si sa per esempio perché solo alcuni pazienti sviluppino questa condizione, anche se ci sono indicatori su maggiori fattori di rischio tra gli anziani, le donne e tra chi aveva sviluppato sintomi gravi, tali da rendere necessario un ricovero in ospedale. La quantità di sintomi nella fase acuta della COVID-19 sembra essere un fattore nel determinare un’eventuale long-COVID, anche se per ora non è chiaro se sintomi più gravi portino necessariamente a sviluppare la condizione. Le evidenze raccolte finora, nonostante le incertezze, sono comunque importanti nelle valutazioni sull’importanza dei vaccini anche nelle fasce considerate meno a rischio in caso di COVID-19.
Ricerca
Il più ampio studio finora svolto per indagare le caratteristiche della long-COVID ha interessato circa 20mila individui risultati positivi al coronavirus nel Regno Unito tra il 2020 e il 2021. Nel 13 per cento di loro è stata riscontrata una prevalenza di sintomi a più di tre mesi dall’infezione, circa 8 volte superiore a quella riscontrata in un gruppo di controllo, composto da persone che probabilmente non hanno avuto la COVID-19. Il rischio calcolato era lievemente più alto tra le donne rispetto agli uomini (14,7 per cento contro 12,7 per cento), mentre la prevalenza era più marcata nella fascia di età 25-34 anni.
Uno studio svolto in Cina su 1.700 pazienti che erano stati ricoverati per COVID-19 ha invece rilevato una presenza piuttosto marcata dei sintomi a sei mesi di distanza dal ricovero: il 76 per cento degli interessati aveva dichiarato di averne almeno uno. Lo studio era però svolto un campione numericamente ridotto e coinvolgeva per lo più pazienti che avevano sviluppati sintomi gravi, soprattutto a carico dei polmoni.
Un’altra analisi svolta nel Regno Unito su 4.000 individui aveva riscontrato una prevalenza di long-COVID nel 13 per cento dei pazienti a un mese dalla malattia, del 4,5 per cento a due mesi e del 2,3 per cento a quattro mesi. L’andamento sembra confermare un lento recupero per la maggior parte degli interessati, ma anche in questo caso i dati raccolti non sono sufficienti per trarre qualche conclusione.
In Italia gli studi sulla long-COVID sono stati finora contenuti e le ricerche sono ancora in corso. Per un’analisi, un gruppo di ricercatori ha valutato le condizioni di 143 pazienti, che erano stati ricoverati, a due mesi da quando avevano sviluppato i primi sintomi. L’analisi ha evidenziato che solamente il 13 per cento non presentava più sintomi, mentre il 32 per cento riferiva di averne fino a due. La maggior parte, il 55 per cento, aveva invece dichiarato di avere tre o più sintomi.

Una foto d’archivio scattata all’ospedale di Bergamo nel 2019. (Tiziano Manzoni /LaPresse)
Sintomi
Definire la long-COVID attraverso una diagnosi non è sempre facile, perché i sintomi sono numerosi e variano molto a seconda delle persone interessate. La manifestazione generale più comune è la sensazione di una persistente stanchezza (astenia), associata con debolezza, dolori diffusi (sia muscolari sia articolari) e in alcuni casi brevi periodi di febbre.
A questi sintomi si aggiungono quelli che possono essere osservati obiettivamente dai medici, tramite test diagnostici di vario tipo. Derivano per lo più dai danni subiti dagli organi del sistema respiratorio, di quello cardiovascolare e nervoso. Le infezioni da coronavirus possono inoltre comportare in alcuni casi danni ai reni, all’apparato gastrointestinale, alla cute e ad altri tessuti.
A seconda degli organi interessati, questi danni comportano tosse persistente, difficoltà a respirare correttamente, senso di oppressione al petto, palpitazioni, aritmie e problemi di pressione. Tra i sintomi neurologici il mal di testa (cefalea) è il più ricorrente, in alcuni casi con difficoltà nel trattare i sintomi con gli analgesici comuni.
La combinazione di uno o più di questi sintomi incide in generale sulla qualità della vita dei malati di long-COVID, con conseguenze per le loro condizioni psicologiche. Molti degli interessati segnalano di dormire poco e male, di avere cambi dell’umore e ansia, soprattutto data dalla preoccupazione di tornare a soffrire di sintomi più gravi e paragonabili a quelli affrontati durante la COVID-19.
L’Istituto Superiore di Sanità (ISS) ha rilevato come la long-COVID interessi con una maggiore frequenza le persone anziane: «Fra anziani valutati a due mesi dall’esordio del COVID-19, fino all’80% riferisce la persistenza di almeno un sintomo, in particolare astenia, dispnea, dolore articolare e tosse. Questa elevata prevalenza può essere legata alla ridotta riserva funzionale negli anziani e alla elevata prevalenza di fragilità, cui consegue una ridotta capacità di recupero dalle situazioni di stress». Negli anziani con altre malattie croniche, inoltre, la long-COVID può contribuire a un peggioramento delle condizioni di vita.

(Michele Lapini/Getty Images)
Altre sindromi
Nell’ultimo anno i medici hanno talvolta segnalato difficoltà nel diagnosticare la long-COVID tra pazienti senza un chiaro precedente di COVID-19, per esempio se la malattia non era stata riconosciuta come tale. La long-COVID ha infatti alcuni aspetti in comune con la sindrome da fatica cronica, altra condizione difficile da diagnosticare e che porta ad avere un costante senso di spossatezza, anche dopo lunghi periodi di riposo. La varietà di sintomi è comunque maggiore tra chi soffre di long-COVID e questo può aiutare a compiere la diagnosi.
Alcuni pazienti con sintomi compatibili con la long-COVID potrebbero in realtà soffrire di sindrome post-terapia intensiva, una condizione che si verifica talvolta nella fase di recupero dopo un lungo periodo trascorso a letto, specialmente se sottoposti alla ventilazione meccanica. In alcuni casi questa sindrome può presentarsi insieme alla long-COVID, rendendo più difficile la diagnosi delle due condizioni.
Terapie
Come in altri paesi, anche in Italia vari ospedali hanno ormai da mesi avviato programmi per seguire i pazienti che manifestano ancora sintomi, anche a distanza di molto tempo dal momento in cui sono risultati negativi ai test per il coronavirus. Solitamente i pazienti possono contare sull’assistenza di un medico, che ha ormai sviluppato conoscenze sulla COVID-19, e che si occupa di coordinare le varie attività sia per la diagnosi sia per facilitare il recupero dei pazienti.
Il Policlinico Gemelli di Roma, per esempio, ha avviato già dalla primavera del 2020 un servizio di day hospital per le persone convalescenti dalla COVID-19, anche se in precedenza ricoverate e trattate in altri ospedali. L’attività sanitaria è orientata per lo più agli anziani, con percorsi di diagnosi e terapia.
Presso l’ospedale Niguarda di Milano, uno dei più grandi della città, è stato organizzato un ambulatorio per seguire i pazienti che erano stati ricoverati con COVID-19. Il programma prevede di seguire tutti gli interessati a partire da un mese dopo la dimissione, con una prima visita pneumologica per accertare le condizioni del sistema respiratorio e il suo recupero. I pazienti della prima ondata sono seguiti con particolare attenzione, anche perché all’inizio della pandemia le conoscenze sulla malattia erano limitate e di conseguenza le terapie non erano sempre efficaci.
Iniziative di questo tipo non solo consentono di offrire terapie per alleviare i sintomi dei pazienti, ma permettono anche di raccogliere dati importanti sugli effetti a lungo termine della COVID-19 e sui tempi di recupero. Le informazioni che se ne traggono sono preziose nell’ambito della ricerca medica per comprendere meglio la long-COVID e sviluppare protocolli di cura più adeguati. Questa condizione sembra interessare nel mondo milioni di persone, che avranno necessità di assistenza per un tempo prolungato, gravando ulteriormente sui sistemi sanitari messi in difficoltà dalla pandemia.
In Italia il cosiddetto decreto legge “Sostegni bis”, approvato dal governo a fine maggio, ha istituito un «protocollo nazionale di monitoraggio» per fornire assistenza sanitaria in ambulatorio a chi soffra di problemi di salute riconducibili a una precedente COVID-19. L’attenzione è rivolta soprattutto verso chi era stato ricoverato durante la malattia, e potrebbe quindi avere tempi di recupero più lunghi e difficili rispetto ad altri malati. Il protocollo prevede che sia effettuato un monitoraggio dei pazienti, in modo da raccogliere dati a scopo di ricerca.



