I vaccini senza i frigoriferi
Poterli conservare a temperatura ambiente renderebbe più semplici le campagne vaccinali, soprattutto nei paesi più poveri: alcuni ricercatori ci stanno provando

Alcuni dei vaccini più diffusi contro il coronavirus, come quelli di Pfizer-BioNTech e di Moderna, devono essere conservati tra i -80 e i -20 °C a seconda dei casi, una circostanza che complica la loro distribuzione soprattutto nei paesi più poveri dove ospedali e cliniche non sempre possono permettersi congelatori potenti e costosi. Il problema della refrigerazione riguarda buona parte dei vaccini sviluppati nell’ultimo secolo, e per questo da diverso tempo alcuni ricercatori sono al lavoro per risolverlo ripensandone le formulazioni, in modo che non abbiano bisogno di essere tenuti nei frigoriferi. È una sfida non indifferente, ma la pandemia potrebbe contribuire ad accelerare le loro ricerche.
La maggior parte dei vaccini contiene molecole o forme attenuate di ciò che causa le malattie (virus, batteri o altri patogeni) che degradano velocemente, soprattutto se conservate a temperatura ambiente. In alcuni casi questo problema può essere ridotto utilizzando una versione liofilizzata del vaccino, dalla quale sono state rimosse acqua e altre sostanze in modo da rallentarne il deterioramento. L’uso di un frigorifero è comunque necessario o consigliato, perché una temperatura tra i 2 e gli 8 °C consente di mantenere più stabile la preparazione.
Le principali istituzioni sanitarie segnalano da tempo che la necessità di refrigerare i vaccini costituisce uno dei principali ostacoli alla loro diffusione. Non è del resto un caso se la versione del vaccino di maggior successo nella storia, quello che consentì di eradicare il vaiolo, fosse liofilizzata. Poteva essere conservata per mesi a temperature piuttosto alte senza che diventasse instabile e perdesse efficacia. Il suo impiego intensivo anche in paesi molto poveri del terzo e del quarto mondo, senza particolari necessità per la sua conservazione, fece di fatto scomparire una malattia che nei secoli precedenti aveva causato milioni di morti.
Il caso del vaccino del vaiolo derivò da una combinazione di fattori favorevoli, a partire dal tipo di virus che lo causava e dai componenti impiegati nel vaccino per prevenirne le infezioni. Eppure, come segnala il sito di Science, in alcuni casi piccoli miglioramenti per la conservazione di un vaccino possono fare la differenza. Il vaccino MenAfriVac, contro il meningococco, da qualche tempo può essere mantenuto a temperatura ambiente per 4 giorni senza che diventi instabile. Il suo impiego nel 2011 per una campagna vaccinale in Ciad ha permesso di ridurre enormemente i costi della campagna vaccinale, mantenendo comunque la possibilità di proteggere ampie fasce della popolazione da alcune forme di meningite.
Rendere più resistente un vaccino intervenendo sulla sua formulazione non è comunque semplice, e gli esiti dipendono in gran parte dagli ingredienti di partenza. I vaccini basati sulle proteine dei virus da contrastare sono relativamente stabili, anche se vanno comunque incontro a un progressivo processo di degradazione che influisce sulla loro efficacia. Quelli che utilizzano virus attenuati, quindi in grado di stimolare una risposa immunitaria senza causare un’infezione vera e propria, sono più difficili da trattare perché una variazione di temperatura anche per breve tempo può rovinarli.
Rete minuscola
Una tecnica esplorata da qualche tempo prevede l’impiego di minuscole strutture di silice (un composto del silicio) per creare una sorta di involucro protettivo intorno agli ingredienti più deperibili dei vaccini. Un sistema di questo tipo è stato sperimentato con successo nel vaccino contro difterite, tetano e pertosse (DTP), tra i più comuni e diffusi al mondo.
Come sa chi si è sottoposto di recente a un suo richiamo (è necessario ogni 10 anni) e ha notato un frigorifero nell’ambulatorio dove è stato vaccinato, il DTP deve essere conservato a una temperatura tra i 2 e gli 8 °C per evitare che le varie proteine dei patogeni che causano le tre malattie si degradino. Un gruppo di ricercatori ha impiegato la silice per realizzare minuscole reti protettive intorno a queste proteine, in modo che mantengano sempre la stessa forma anche nel caso di temperature più alte di quelle del frigorifero. Nel caso delle proteine, il mantenimento della forma è essenziale perché ne determina la funzione.
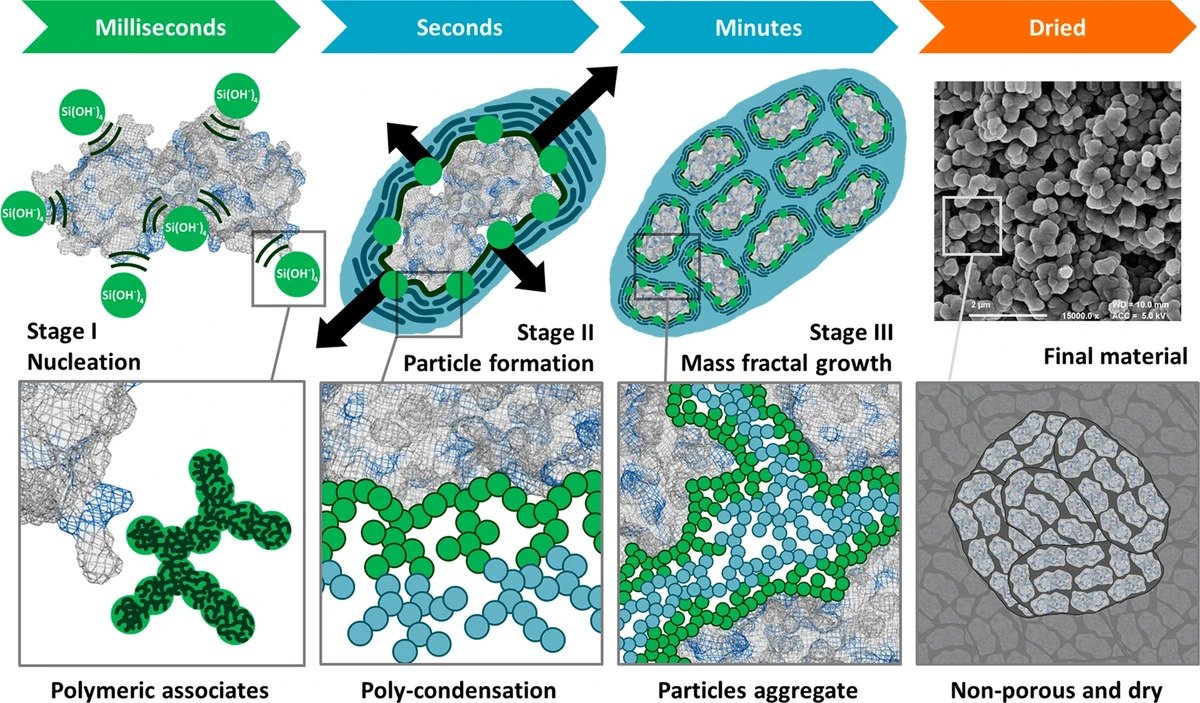
(A. Doekhie et al., Scientific Reports 8 giugno 2020)
La tecnica è stata perfezionata nel corso di diversi anni e ha portato a risultati incoraggianti. I ricercatori sono riusciti a rendere stabile il vaccino DTP a temperatura ambiente per oltre un mese. Hanno anche sperimentato la capacità del DTP trattato con silice di resistere ad alte temperature, scoprendo che il vaccino rimane stabile fino a 2 ore se esposto a 80 °C. Ciò significa che anche nel caso di qualche incidente, come la rottura di un frigorifero o un incendio in un ambulatorio, le dosi potrebbero essere portate in salvo senza il rischio che i componenti al loro interno si degradino.
I ricercatori hanno sperimentato la loro soluzione su alcune cavie di laboratorio ottenendo buoni risultati: in quelle trattate con il vaccino con la silice è stata riscontrata una risposta immunitaria, cosa che non è avvenuta nel gruppo di controllo che aveva invece ricevuto vaccini non trattati e quindi danneggiati dalla variazione di temperatura. Prima di poter procedere con i test sugli esseri umani i ricercatori dovranno comunque perfezionare il sistema per dimostrare che tutte le proteine del DTP possano essere trattate in una volta sola. Dovranno inoltre trovare una soluzione per far dissolvere la silice prima che il vaccino sia somministrato.
Sali e zuccheri
Un sistema simile è stato sviluppato anche per gli adenovirus, un particolare tipo di virus che in forma inattivata viene spesso impiegato per produrre i vaccini (lo utilizzano per esempio i vaccini contro il coronavirus di AstraZeneca e di Johnson & Johnson). In questo caso i ricercatori hanno sviluppato una sottilissima pellicola costituita da zuccheri e sali e l’hanno poi sperimentata su un vaccino contro l’Ebola. L’esperimento ha consentito di mantenere stabile a temperatura ambiente (20 °C) il vaccino per circa tre anni: sperimentato su cavie in laboratorio si è rivelato ancora efficace.

Un operatore sanitario all’esterno di una camera di decontaminazione nell’ospedale di Elwa, gestito da Medici Senza Frontiere, durante l’epidemia di Ebola nel 2014 a Monrovia in Liberia (DOMINIQUE FAGET/AFP/Getty Images)
La pellicola protettiva è versatile, perché le quantità di zuccheri e sali possono essere modulate a seconda delle esigenze e dei vari tipi di vaccini. Potrebbe quindi essere impiegata per rendere stabili a temperatura ambiente vaccini molto utilizzati, come quelli contro i virus influenzali.
Liofilizzazione
I vaccini a RNA messaggero, come quelli di Pfizer-BioNTech e Moderna, sono invece più difficili da conservare, perché il materiale genetico si degrada velocemente e così anche le nanoparticelle lipidiche (una sorta di minuscole bolle di grasso) che vengono utilizzate per proteggere l’RNA fino al suo arrivo nelle nostre cellule. Una strada potrebbe essere la liofilizzazione, ma con i metodi attuali il processo è complicato e incide sensibilmente sui costi di produzione. Pfizer ha di recente avviato test clinici su una versione liofilizzata del proprio vaccino contro il coronavirus, che può essere conservata nei normali frigoriferi e senza dover ricorrere a potenti congelatori.
I primi risultati dovrebbero essere disponibili entro la fine di maggio, ma nel frattempo altri gruppi di ricerca sono al lavoro per soluzioni alternative. Una di queste prevede di mantenere separato l’RNA messaggero dalle nanoparticelle lipidiche fino al momento della somministrazione, condizione che consente di avere due catene del freddo distinte: una che richiede i normali frigoriferi e l’altra i congelatori. Un test clinico su un vaccino sperimentale basato su questo sistema inizierà a breve in India, ma i primi indizi sulla sua efficacia non sono molto incoraggianti.
Costi e benefici
Al di là delle difficoltà nello sviluppo dei nuovi sistemi, i problemi più grandi potrebbero essere commerciali e produttivi. Molti dei vaccini a nostra disposizione sono basati su formule sviluppate ormai decine di anni fa, si sono rivelati sicuri ed efficaci e le aziende farmaceutiche sono restie a modificarli, considerato che dovrebbero poi effettuare nuovi e costosi test clinici e ottenere ulteriori autorizzazioni da parte delle autorità di controllo.
Per le società più grandi, la revisione dei sistemi per gestire la catena del freddo è un costo che porta a maggiori benefici, rispetto alla riformulazione di un vaccino che si è mostrato efficace e sicuro in decenni di utilizzo. La ricerca nel settore continua e nell’ultimo anno è stata incentivata dalla pandemia, che ha reso comunque evidenti la necessità di sviluppare nuovi vaccini e le difficoltà per la loro distribuzione mantenendo la catena del freddo.



